МИЛ-КВЧ терапия как часть комплекса лечебных мероприятий при хронической венозной недостаточности и ее осложнениях
Буйлин В.А., Гулиев С.Г., Чегин В.М.
ФГУ «Учебно-научный медицинский центр»
Кафедра хирургии
Хроническая венозная недостаточность (ХВН) – патологическое состояние, характеризующееся застоем или извращением кровотока в венозной системе нижних конечностей, нарушениями венозного оттока на макрогемодинамическом уровне. Эти нарушения приводят к дезорганизации регионарной системы микроциркуляции (неравномерность калибра артериол, извитость венул, множественные геморрагии, периваскулярный липоидоз). Внутрисосудистые изменения характеризуются замедлением микрососудистого кровотока, наличием зон запустевания, эритроцитарных агрегатов в артериолах, капиллярах и венулах. Венозная патология нередко осложняется лимфэдемой, трофическими язвами, тяжелой сопутствующей патологией, дерматитами, целлюлитами. Причинами ХВН являются варикозная и посттромбофлебитическая болезни [1].
Варикозная болезнь (ВБ) – полиэтиологическое заболевание, в развитии которого значительную роль играет генетическая предрасположенность, гормональные влияния (беременность, прием эстрогенов), половая принадлежность (женщины болеют чаще), трудовая деятельность (работа в положении стоя, тяжелые физические нагрузки). При развитии болезни постепенно расширяется просвет подкожных вен и перфорантов, вследствие чего развивается относительная недостаточность клапанов. Это ведет к возникновению венозного рефлюкса - вертикального (сверху вниз) и горизонтального (из глубоких вен в поверхностные).
Посттромбофлебитическая болезнь (ПТБ) развивается либо после острого тромбоза вен нижних конечностей, либо после тромбофлебита глубоких вен. По истечении времени разница весьма условна. В последующем происходит трансформация тромба: частичный лизис, канализация и реваскуляризация. Несмотря на происходящие процессы, при ПТБ никогда не восстанавливается целостность и функция клапанов глубоких и перфорантных вен.
Патогенез ХВН можно представить в виде следующей схемы: недостаточность клапанов ® венозный рефлюкс ® хроническое повышение венозного давления в конечности ® увеличение объема плазмы ® отек ® гипоксия ® адгезия лейкоцитов к эндотелию ® воспаление ® нарушение микроциркуляции ® целлюлит ® дерматит ® трофическая язва.
Ведущим синдромом в развитии ХВН является отек - увеличение объема тканей, вызванное нарастанием количества интерстициальной жидкости. Стабильность объема жидкости определяется балансом трех процессов: фильтрации жидкости в артериальном звене капиллярной сети, реабсорбции в венозном звене и удалении избытка лимфатической системой. Хотя в основе развития отека лежат нарушения венозного кровообращения, непосредственная манифестация этого симптома связана с декомпенсацией функции лимфатической системы. Вот почему вполне оправдан термин «флеболимфэдема» в случаях ХВН, осложненных выраженным отечным синдромом.
У больных с варикозной болезнью отек локализуется в дистальных отделах голени, редко увеличиваются в объеме бедро и проксимальная половина голени, то есть сегменты с развитой мышечной массой. Изменение объема конечности происходит только за счет поверхностных тканей и имеет преходящий характер, полностью исчезает после ночного отдыха. Только в запущенных случаях заболевания отек сохраняется и утром, а для его полной ликвидации может потребоваться полупостельный режим в течение нескольких дней. В большинстве случаев, спустя годы после начала заболевания, развиваются такие симптомы ХВН как варикозная трансформация поверхностных вен, трофические расстройства (гиперпигментация, липодерматосклероз, язвы).
При ПТБ выраженный отек конечности является одним из первых по времени появления и основным симптомом. Возникнув в период острого венозного тромбоза, отек по мере формирования коллатеральных путей регрессирует, но крайне редко исчезает полностью. Патогномоничным для ПТБ является отек бедра (при илеофеморальной локализации предшествующего тромбоза). Заметно увеличивается в объеме и голень, прежде всего за счет отека икроножных мышц. Динамика отечного синдрома в течение дня аналогична таковой при варикозной болезни. К вечеру отек увеличивается за счет надфасциальных тканей дистальных отделов голени и уменьшается (но полностью не исчезает) после ночного отдыха. При длительном анамнезе заболевания, когда происходит истощение компенсаторной функции коллатеральных систем, этого уже может быть недостаточно и только активная терапия может обеспечить стабильность объема конечности.
Таким образом, при ВБ и ПТБ развиваются аналогичные механизмы нарушений венозного оттока (вертикальный и горизонтальный рефлюксы), которые и определяют схожую клиническую картину.
Основными жалобами больных являются – тяжесть в ногах, отеки (в начальных стадиях только к вечеру, в более поздних в течение всего дня), боли, судороги, кожный зуд.
Трофические язвы
Венознаятрофическая язва представляет собой дефект кожи и глубжележащих тканей голени (тканевая деструкция), возникающий в результате хронического нарушения венозного оттока и незаживающий в течение 4 недель. Это осложнение встречается у 1–2% населения индустриально развитых стран и занимает лидирующие позиции в общей структуре язв нижних конечностей различного генеза (более 70%).
Решающее значение в развитии трофической язвы как при варикозной, так и при посттромботической болезнях, принадлежит венозной гипертензии, приводящей к реализации целого каскада патологических процессов на микроциркуляторном уровне. В капиллярах пораженной нижней конечности отмечается повышенная дегрануляция нейтрофильных лейкоцитов с высвобождением лизосомальных ферментов (лактоферрин, эластаза и др.), истощение фагоцитарной активности нейтрофилов вследствие высокого уровня реализации процессов неспецифической резистентности при выраженной бактериальной обсемененности трофической язвы. При исследовании функциональной активности нейтрофильных лейкоцитов у больных декомпенсированными формами ХВН выявлено повышение показателей кислородзависимой и кислороднезависимой биоцидности, причем в крови, взятой из пораженной нижней конечности. Это свидетельствует об активации гранулоцитов в микроциркуляторном русле. Хроническая венозная гипертензия приводит к активизации обоих звеньев биоцидности нейтрофильных гранулоцитов и повреждающему воздействию их факторов (лизосомальных катионных белков, активных форм кислорода) на микроциркуляторное русло.
Трофические язвы нижних конечностей характеризуются малой тенденцией к заживлению и длительным рецидивирующим течением, приводящим к стойкой инвалидизации больных. Декомпенсированные формы трофических язв венозного генеза чаще наблюдаются у больных пожилого возраста, однако начальные проявления нарушений трофики кожи и подкожной клетчатки появляются у большинства пациентов в молодом возрасте.
Лечение ХВН является очень сложной и многоплановой задачей. Большинству больных показано консервативное лечение. Если даже возможно радикальное или паллиативное хирургическое лечение, то большинство пациентов нуждаются в предоперационной подготовке и послеоперационной реабилитации. Кроме того, рецидивирующий характер заболевания предполагает необходимость проведения вторичной профилактики для предупреждения рецидива и возможных тяжелых осложнений.
Основные цели консервативного лечения: устранение симптомов заболевания, профилактика рецидивов, сохранение трудоспособности и повышение качества жизни.
Общепринятыми способами терапии являются компрессионное лечение, фармакотерапия и физиотерапия. Ведущее значение имеют способы, обеспечивающие механическую элиминацию избытка межтканевой жидкости: прерывистая пневматическая компрессия и мануальный вено- и лимфодренаж. Однако использование мануального лимфодренажа у больных тяжелыми формами ХВН, сопровождающимися трофическими расстройствами, весьма проблематично, а зачастую небезопасно.
Консервативный метод лечения данной патологии и её осложнений становится «самостоятельным» и в ряде случаев единственно возможным для пациентов, операция которым противопоказана по ряду тяжелых сопутствующих заболеваний. Лечение должно быть длительным, этапным и проводиться дифференцированно с учетом стадии заболевания и индивидуальных особенностей больного (чувствительность к лекарственным препаратам, к воздействию тех или иных физических факторов, степень трофических расстройств, невозможность применения компрессионных средств и пр.). Выявленные изменения в системе гемостаза и реологии крови на фоне проведения курса комплексной терапии (физиотерапия, антикоагулянты, дезагреганты и др.) сохраняются, как правило, в течение 3-6 месяцев с момента окончания лечения.
Задачи физиотерапевтического лечения:
- ускорение венозного оттока и снижение патологической венозной емкости,
- усиление лимфодренажа,
- возрастание реабсорбции интерстициальной жидкости в венозном отделе капиллярной сети и снижение фильтрации в артериальном,
- восстановление микроциркуляции,
- улучшение реологических свойств крови.
Для решения этих задач, как показали клинико-экспериментальные исследования, оптимальными являются такие преформированные физические факторы, как излучение лазеров и светодиодов, КВЧ-излучение, постоянное магнитное поле. Благодаря широте и однонаправленности биологических эффектов этих факторов различные варианты их сочетаний и комбинаций существенно повышают лечебную эффективность комплексного лечения ХВН [1-6].
Низкоинтенсивное лазерное излучение в сочетании с постоянным магнитным полем, ИК-излучением светодиодов, КВЧ-излучением оказывает воздействие в следующих направлениях: 1) нормализует реологические свойства крови (за счет гипокоагуляции, активизации фибринолиза и уменьшения вязкости крови); 2) оказывает противовоспалительное и противоотечное действие; 3) улучшает микроциркуляцию; 4) снижает ригидность клеточных мембран; 5) нормализует метаболизм тканей; 6) стимулирует иммунитет; 7) повышает резистентность тканей к гипоксии; 8) ускоряет регенеративные и репаративные процессы в тканях; 9) уменьшает глубину локального и системного десинхроноза.
В процессе курсового лечения в очаге патологии могут возникать различные неблагоприятные процессы (например, увеличение отечности), обусловленные как индивидуальными особенностями организма больного и течения патологического процесса, так и параметрами физио- и медикаментозной терапии. Для правильного течения лечебного процесса большое значение имеет возможность объективизации лечебных воздействий на организм и течения репаративных процессов в очаге патологии. В лазерной терапии имеется такая возможность благодаря разработке новой модификации аппарата «МИЛТА-Ф-8-01» с расширенными диагностическими возможностями.
При наличии в аппарате «МИЛТА-Ф-8-01» двух фоторегистраторов (ФР) его диагностические и разрешающие возможности возрастают. Второй ФР вынесен за пределы излучающей камеры. Результаты биофотометрических измерений отражаются на цифровом табло. После снятия показаний основного ФР нажатием кнопки «ФР» на терминале подключается второй ФР и фиксируются его показания. Полученные данные следует заносить в карту больного для дальнейшего анализа биофизической динамики в зоне воздействия, что даст возможность контролировать течение и качество лечебного процесса. Абсолютные значения показаний основного и дополнительного фоторегистраторов между собой не связаны, имеет значение лишь скорость изменения показаний каждого из них [7-11].
Биофотометрические измерения при лечении трофических язв и длительно не заживающих ран проводятся не в самой язве или ране, а на участках неповрежденной кожи (выше, ниже, справа, слева от очага повреждения). Анатомические особенности конечности в зоне локализации язвы несколько затрудняют проведение этих измерений. Поэтому выбираются такие участки, которые позволяют соблюсти методические требования для проведения правильного измерения, в частности, отверстие внешнего ФР должно располагаться на коже, а не над ней. На здоровой конечности (для сравнения) выбираются участки, симметричные зоне измерения на пораженной конечности. Биофотометрия проводится в начале курса лечения (до процедуры и после процедуры МИЛ-КВЧ терапии), в середине и по окончании курса. В тяжелых случаях измерения проводятся ежедневно, что позволяет точнее контролировать лечебный процесс и адекватно подбирать дозы МИЛ-КВЧ терапии и других лечебных факторов комплексной терапии.
Комплексное лечение ХВН и её осложнений
Известно, что наиболее радикальным методом устранения флебогипертензии является хирургическая операция. Оперативное вмешательство рационально выполнять после заживления трофической язвы или после санации её поверхности и уменьшения площади, но в некоторых ситуациях консервативное лечение – единственная возможность улучшить качество жизни пациента.
Лечение пациентов с тяжелыми формами ХВН состоит из нескольких этапов. Выбор препаратов во многом зависит от стадии раневого процесса. В период острого воспаления разумное сочетание системного использования антибиотиков и противовоспалительных препаратов с местным применением сорбирующих, ферментативных, антисептических средств позволяет в кратчайшие сроки очистить язвенный дефект. Основной целью применения топических препаратов во вторую и третью фазу раневого процесса является стимулирование процессов грануляции и эпителизации. Сочетание эластической компрессии, системного использования флеботропных препаратов, антиагрегантов с современными топическими препаратами, стимулирующими репаративные процессы, позволяет ускорить эпителизацию язвенного дефекта, улучшить качество жизни и сократить время подготовки больного к оперативному вмешательству на венозной системе нижних конечностей.
В комплексном лечении трофических язв используется лазерное излучение разных длин волн и различные сочетания с лекарственными препаратами. Так, в условиях специализированного стационара и реабилитационного центра курорта «Сергиевские Минеральные воды» была использована лазеротерапия с физиотерапевтической пневмооптической насадкой оригинальной конструкции. Метод был применен в пред- и послеоперационном периоде и для последующей ранней реабилитации у пациентов с различными формами ХВН нижних конечностей [12]. Лазеротерапия (длина волны 0,63-0,81 мкм, мощность излучения 20-25 мВт, экспозиция 3-10 мин) проводилась местно на область трофической язвы. Курс лечения состоял из 7-10 процедур. Одновременно на поверхность трофической язвы проводилось распыление лекарственного вещества в мелкодисперсном состоянии (скорость распыления 0,2-0,5 мл/мин). Выбор препарата определялся возбудителем, распространенностью и стадией раневого процесса. Контроль результатов лечения осуществлялся путем оценки бактериального фона трофической язвы, цитоморфологической картины, транскапиллярного обмена, перекисного окисления липидов и окислительно-восстановительных процессов.
В результате лечения установлено уменьшение капиллярного фильтрата, восстановление потери белка почти до нормы. Снизился исходно повышенный уровень малонового диальдегида в лейкоцитах. Исходный дегенеративно-воспалительный тип цитограммы трансформировался в воспалительно-регенераторную цитограмму. Уменьшалось количество деструктивных форм лейкоцитов, число микробных тел, появлялись тканевые недифференцированные полибласты, фибробласты, лимфоциты, макрофаги. Микрофлора наблюдалась в небольшом количестве в состоянии активного фагоцитоза. Сроки заживления трофических язв сократились в среднем на 7-10 дней, время пребывания больного в стационаре уменьшилось в 1,3 раза.
Для варикозной и посттромбофлебитической болезней характерно повышенное содержание в крови иммуноглобулинов G и М, ЦИК, В-лимфоцитов и снижение Т-лимфоцитов. Общее количество лимфоцитов в крови регистрируется на нижней границе нормы, иногда проявляется лимфопенией [13]. При внутривенном облучении крови (ВЛОК, кубитальная вена) светом гелий-неонового лазера АФЛ-1 (длина волны 0,63 мкм, мощность излучения 2-5 мВт, экспозиция 5-15 мин) наблюдалась положительная однонаправленная динамика в изменении показателей периферической крови. Отмечено иммуномодулирующее действие ВЛОК (достоверное понижение содержания IgG и IgM, ЦИК, повышение общего количества Т-лимфоцитов до нормы, незначительное увеличение В-лимфоцитов).
Выявлена высокая эффективность комплексной терапии больных с острыми окклюзиями глубоких вен нижних конечностей [14]. Проводили ВЛОК через подкожные вены (0,63 мкм, 3-5 мВт) и одновременно инфузионную лекарственную терапию. Чрескожное воздействие осуществляли аппаратом «МИЛТА-Ф» (мощность ИК излучения 40 мВт). Длительность процедуры 16-20 мин, на курс 6-8 процедур. Отмечено снижение синтеза индукторов агрегации, уменьшение агрегации тромбоцитов, нормализация гистогематической проницаемости, плазменной коагуляции, снижение регионарной ишемии, активация фибринолиза, усиление действия лекарственных средств, нормализация иммунного статуса. Отек и боли по ходу пораженной конечности купировались в среднем на 4-е сутки, койко-день сократился до 11±2 сут, существенно уменьшались дозы вводимых лекарственных препаратов.
У больных ПТБ нижних конечностей в стадии окклюзии и в стадии реканализации в патологический процесс вовлекаются лимфатические сосуды и узлы, что способствует возникновению отека [15]. Курс ВЛОК (0,63 мкм, 3-10 мВт, экспозиция 5-10 мин, 5-7 процедур) вызывает усиление накопления активности в паховых, подвздошных и парааортальных лимфатических узлах (лимфосцинтиграфическое исследование), улучшение лимфатического оттока.
Магнитолазерная терапия, проводимая в условиях стационара, наиболее эффективна в первые трое суток от начала заболевания в группе больных с острым и подострым тромбофлебитом поверхностных вен [16]. У 90% больных уже в течение первого курса лечения отмечено уменьшение гиперемии кожи над воспалительным инфильтратом, отека и инфильтрации тканей, боли. На 15-20% сократились сроки лечения. Наилучшие результаты получены у больных с относительно небольшими сроками давности образования язв – до 3 мес. За 15-20 сеансов в 30% случаев удалось полностью «закрыть» их, а у остальных – очистить язву, добиться появления грануляций и эпителизации. Оптимально проводить курсы лечения 2 раза в год с использованием инфузионной терапии и применением флебопротекторов.
Эффективность комплексного лечения трофических язв повышается при учете фазы патологического процесса [17]. В первую фазу раневого процесса, учитывая наличие выраженной экссудации и фибринозно-некротического налета на дне трофической язвы, авторы работы использовали в качестве топических средств водорастворимые мази с левомицетином, растворы антисептиков (диоксидин, повидон-йод), сорбирующие повязки, а также ферментативные препараты (трипсин, химотрипсин и др.). В последующем, на консолидирующем этапе консервативного лечения, всем больным применили эластическую компрессию (обязательный компонент лечения на этом этапе), позволившую увеличить скорость венозного кровотока и резорбцию тканевой жидкости в сосудах микроциркуляторного русла, повысить эффективность работы основного фактора венозного возврата – мышечно-венозной помпы. Как правило, использовали эластические бинты малой степени растяжимости и накладывали их по методике Сигга.
В качестве средств системной фармакотерапии на этом этапе были применены венотоники (детралекс, гинкор-форт, рутозид, цикло-3-форт), способствующие увеличению венозного оттока, а также антиагреганты, противовоспалительные препараты. Показана высокая эффективность раствора гиалуроната цинка (куриозина), который обладает не только выраженной репаративной активностью, но и вторичным обезболивающим эффектом, положительно влияет на фагоцитарную активность микрофагов, не вызывает побочных эффектов. Препарат наносили тонким слоем на язвенную поверхность после её промывания физиологическим раствором, затем накладывали стерильную повязку. Частота перевязок – 1 раз в день в течение 20 сут. Применение куриозина оказывает положительное влияние на динамику показателей кислороднезависимой биоцидности нейтрофильных лейкоцитов раневого отделяемого.
При проведении лазерной терапии трофических язв в амбулаторных условиях (аппарат «МИЛТА», курс – 13 процедур) на язву наносили мазь, содержащую продукты пчеловодства. Это позволило добиться быстрого очищения язвы от гнойно-некротического налета и ранней её эпителизации [18].
Современным альтернативным вариантом лечения является использование специальных раневых покрытий, создающих необходимые условия (определенные температура, рН и влажность среды) для аутолитического очищения язвы: альгинаты, полупроницаемые гидрогелевые, гидроколлоидные повязки, дренирующие сорбенты (гидросорб, колласорб, дебризан), а также коллагеновые пленки (биокол, гешиспон, грануфлекс). Хирургическая коррекция нарушений венозного оттока с преимущественным использованием специальной эндовидеохирургической техники возможна на заключительном этапе лечения трофической язвы при отсутствии противопоказаний [19]. Принципиальной особенностью венозных трофических язв является отсутствие четкой стадийности раневого процесса. При этом в пределах одного язвенного дефекта могут одновременно определяться признаки, соответствующие фазам экссудации, грануляции и эпителизации. В этом случае конкретная схема лечения определяется превалирующими проявлениями.
С точки зрения выбора оптимальной программы лечения, следует различать:
- Впервые выявленные (нелеченые) язвы.
- Длительно незаживающие язвы на фоне применения различных лекарственных средств.
- Инфицированные трофические язвы, осложненные острым индуративным целлюлитом и дерматитом.
В случае впервые выявленной язвы, когда воспалительный процесс обычно протекает в границах самой язвы, лечение следует начинать с простых, доступных и дешевых лекарственных средств и методов. При этом на всех стадиях раневого процесса обработка очага патологии должна включать промывание язвы мыльным раствором [19]. В I стадии её необходимо проводить не реже 2–3 раз в неделю, во II и III – 1 раз в неделю. Авторы работы рекомендуют отбросить ложное мнение, бытующее как среди больных, так и у ряда врачей, о том, что язву надо оберегать от попадания мыла и воды. В противном случае кожа стопы и голени покрывается старыми мазевыми наслоениями, засохшим раневым экссудатом, корками, создающими предпосылки для вторичного инфицирования язвы. В дни, когда не применяется мыльный раствор, для механической очистки язвы используют растворы антисептиков не менее 2 раз в день на I стадии и значительно реже на II–III стадиях. Санацию окружающей язву кожи проводят различными антисептиками (3% раствор борной кислоты, раствор эплана), наряду с которыми применяют увлажняющие кремы и защитные пасты. Перевязки в стадии экссудации начинают с применения ферментов, которые наносят на язву не менее 3 раз в сутки в течение 3–4 дней. Затем переходят на гидроактивные мази (левосин, левомиколь) 2–3 раза в день. Для ускорения очищения язвы целесообразно применять лекарственные средства, способствующие лизису и отторжению нежизнеспособных тканей и фибрина.
Наиболее эффективны протеолитические ферменты, применяя которые необходимо учитывать следующие доказанные факты:
- в трофической язве ферменты быстро расщепляются раневыми протеазами, поэтому для достижения желаемого эффекта необходимы частые перевязки, не менее 3–4 раз в день;
- ферментативные реакции обычно протекают в нейтральной или слабощелочной среде, в то время как в венозных трофических язвах всегда отмечается сдвиг рН в кислую сторону;
- являясь чужеродными белками, ферменты у ряда больных в короткие сроки вызывают развитие локального дерматита, экземы или других аллергических реакций.
Вот почему при венозных трофических язвах в фазе экссудации целесообразно применение многокомпонентных мазей на гидрофильной основе (левосин, левомиколь, диоксиколь), обладающих не только гиперосмолярным и антибактериальным действием, но и вызывающих местноанестезирующий и противовоспалительный эффекты, а также стимулирующих регенераторные процессы.
По мере очищения язвенной поверхности частоту перевязок сокращают до 1 раза в 2 дня (II стадия), а мази заменяют аэрозолями или пенами (олазоль). Весьма эффективны примочки с антисептическими растворами (мирамистин, хлоргексидин), которые чередуют с мазевыми повязками (5% диоксидиновая, мирамистиновая). Также можно использовать салфетки на трикотажной основе (активтэкс, апполо-ПАК). В фазе эпителизации частоту перевязок сокращают до 2–3 раз в неделю. Исключение составляет 0,2% раствор куриозина, который следует наносить не реже 1 раза в сутки.
Фаза пролиферации характеризуется образованием грануляций, уменьшением воспаления и экссудации. Основными задачами местного лечения на данном этапе является стимуляция ангиогенеза, заполнение дефекта коллагеновыми волокнами и предотвращение вторичного инфицирования язвы. Необходимо создавать неприлипающий (гипоадгезивный) слой повязки, непосредственно контактирующий с трофической язвой, который, с одной стороны, поддерживает гидратацию и газообмен в гранулирующей ткани, с другой – предохраняет её от травматизации при очередной перевязке. Перевязки проводятся до 2–3 раз в неделю, в случае плотного прилипания повязки её предварительно отмачивают растворами антисептиков. Не целесообразно применять перекись водорода, перманганат калия, обладающие прижигающим действием. После обработки язвы антисептическими растворами её следует обильно оросить физиологическим раствором. Практичны и удобны гелевые и мазевые повязки (апполо-ПАК, гиаплюс).
В фазе эпителизации и формирования соединительнотканного рубца (III стадия) уменьшение площади язвы и её полное закрытие происходят за счет разрастания эпителия по краям и из центра, из так называемых островков эпителизации. Одновременно происходит созревание соединительнотканного рубца. При этом слабые ретикулиновые волокна постепенно замещаются прочными коллагеновыми. На этой стадии важно предотвратить механическую травму язвы, для чего необходимо строгое соблюдение лечебно-охранительного режима, безоговорочное ношение компрессионного бандажа или гольфов, а также удобной обуви. Местное лечение должно состоять в туалете язвы, санации окружающих её тканей и применении средств, ускоряющих эпителизацию. На практике чаще всего используют 0,2% раствор куриозина, синтетические раневые покрытия в виде пленок (OpSit, Tegaderm), консервированные препараты дермы (свидерм, аллодерм и др.), а также различные виды аутодермопластики.
Лечение трофических язв на фоне длительного, бессистемного и не учитывающего фазу раневого процесса применения местных препаратов представляет чрезвычайно сложную проблему. Так, традиционными ошибками являются использование депротеинизированных дериватов крови телят (солкосерил, актовегин) в I стадии раневого процесса, а также нанесение на трофическую язву сухих антибиотиков, сульфаниламидов, концентрированных антисептиков. В результате развиваются системные и локальные аллергические реакции (дерматит, экзема, гиперкератоз и др.). Это происходит на фоне раздражения кожи вокруг язвы раневым отделяемым, воздействием микробных тел и их токсинами, а также общей сенсибилизацией организма. Очевидно, что ответ организма на проводимую терапию в таких случаях искажается, а регенераторные процессы замедляются. Местную терапию в подобных ситуациях начинают с отмены всех ранее применявшихся лекарственных средств. Для купирования возникшей экземы и дерматита используют местные кортикостероиды и антигистаминные препараты системного действия. Туалет язвы ограничивают применением растворов «безопасных» антисептиков, которые могут быть приготовлены в домашних условиях (отвар ромашки, череды, календулы). Лишь после полной ликвидации явлений дерматита или экземы возможно промывание язвы мыльным раствором.
Для лечения экземы с мокнутием эффективны примочки с 0,25% раствором нитрата серебра, фурацилином или 3% борным спиртом. При сухой экземе следует использовать кортикостероидные мази (синафлан, флуцинар, целестодерм и др.) 2 раза в день. В случае правильного выбора программы лечения аллергический процесс удается купировать в течение 7–10 дней. В последующем после обработки кожи антисептиками применяют увлажняющие кремы и защитные пасты, предохраняющие кожу от пересыхания и раздражения.
В I фазе непосредственно на язву с перифокальным дерматитом накладывают синтетические сорбирующие раневые покрытия. С переходом раневого процесса во II стадию обосновано включение в местную терапию биодеградирующих покрытий в виде губок, а также гидроколлоидных или гелевых повязок на текстильной основе 1 раз в 2–3 дня. В стадии эпителизации перевязки осуществляют 2–3 раза в неделю с помощью пленок, текстильных салфеток или с 0,2% раствором куриозина, который наносят на язву не реже 1 раза в день.
Принципиально другой подход требуется при лечении трофических язв, осложненных развитием острого индуративного целлюлита и дерматита, которые усугубляют течение гнойно-воспалительного процесса и вызывают усиление экссудации и болей в области язвы. При этом её площадь и глубина быстро увеличиваются, а по периметру нарастает инфильтрация и эритема мягких тканей. В этом случае первостепенное значение имеют полноценный туалет язвы и санация окружающих её тканей. Наряду с антисептическими растворами для промывания язвы не менее 2–3 раз в день здесь целесообразно использовать антибактериальные мази на основе «защищенных» антибиотиков (бактробан), которые наносят на инфильтрированную и воспаленную кожу. Подобные мази хорошо проникают в глубжележащие ткани, не оказывая при этом системного воздействия. Обычно их применяют в течение 7–10 дней с частотой 2–3 раза в сутки. В последующем антибактериальные мази заменяют антисептиками.
При выраженных гнойно-некротических изменениях на язву накладывают повязки с ферментами, гидроактивными мазями или пенами не реже 2–3 раз в сутки. Если это не приносит желаемого эффекта, следует перейти на многослойные синтетические раневые покрытия с повышенной сорбционной способностью (карбонет, гидроколл). Во II стадии раневого процесса используют пены и аэрозоли. Как правило, наиболее эффективно применение различных раневых покрытий в виде губок, гелей или гидроколлоидных повязок. Более доступен, хотя и менее эффективен как во II, так и в III стадиях раневого процесса, 0,2% раствор куриозина.
Пациент обязан соблюдать лечебно-охранительный режим в течение всего периода лечения. При этом исключаются длительные физические и статические нагрузки, а во время отдыха конечности придается возвышенное положение (25–30 градусов). Этот простой прием значительно снижает венозную гипертензию. Все больные независимо от стадии раневого процесса должны носить компрессионный бандаж. В случае острого целлюлита, экземы, дерматита с мокнутием его формируют из нескольких слоев. Сначала ватно-марлевые салфетки (первый слой), затем бинт короткой (второй слой), а потом средней степени растяжимости (третий слой). При правильном наложении такой бандаж обеспечивает лечебное давление 30-40 мм рт. ст. Переход трофической язвы в стадию грануляции позволяет вместо эластических бинтов использовать не менее эффективный, но значительно более удобный медицинский трикотаж (гольфы, чулки, колготы) II–III компрессионных классов. Предпочтение следует отдавать изделиям из натуральных волокон (хлопок, каучук), не вызывающих раздражения и дополнительного повреждения пораженной кожи. В рационе пациентов должно присутствовать большое количество белковой пищи, витаминов и микроэлементов. Все это необходимо для обеспечения энергоемких регенеративных процессов. Из питания необходимо исключить острую, соленую и жирную пищу, а также алкоголь.
В настоящее время наиболее целесообразным физиотерапевтическим компонентом консервативной комплексной терапии трофических язв является магнитолазерная и МИЛ-КВЧ терапия. Патогенетически обоснованные параметры воздействия этих физических факторов обусловливают существенное повышение качества воздействия и снижение доз лекарственных препаратов [20].
МИЛ-КВЧ терапия ХВН и её осложнений
МИЛ-КВЧ воздействие является патогенетическим, так как это сочетание направлено на различные звенья патогенеза ХВН (стимуляция синтеза АТФ, неоваскулогенеза, нормализация лимфо- и гемомикроциркуляции, аксоплазматического тока, иммунитета, антигипоксический и стресслимитирующий эффекты). Нормализация системы гемостаза МИЛ-КВЧ воздействием на организм является основой комплексного противорецидивного лечения. Остальные компоненты лечебного комплекса подбираются каждому больному индивидуально.
Показанием для проведения МИЛ-КВЧ терапии являются судороги, боль, трофические изменения на коже нижних конечностей, трофические язвы, воспалительные процессы. Свето-лазерная терапия проводится после обработки поверхности язвенного дефекта в перевязочной или в кабинете лазерной терапии дневного стационара, поликлиники через повязку (в случаях, когда перевязка проводится 1 раз в 2-3 дня).
Мы применяем новую модификацию аппарата «МИЛТА-Ф-8-01 РД» с возможностью подключения дополнительных стандартных магнито-свето-лазерных терминалов (СТ), КТ и КВЧ-терминалов. КТ – терминал с постоянным магнитом, импульсным лазерным излучателем ИК диапазона и светодиодами, излучающими непрерывный свет красного диапазона с равномерной плотностью мощности облучения на площади 4 см2 ; имеется возможность модуляции красного излучения широким спектром частот. КВЧ-терминал позволяет работать с тремя длинами волн.
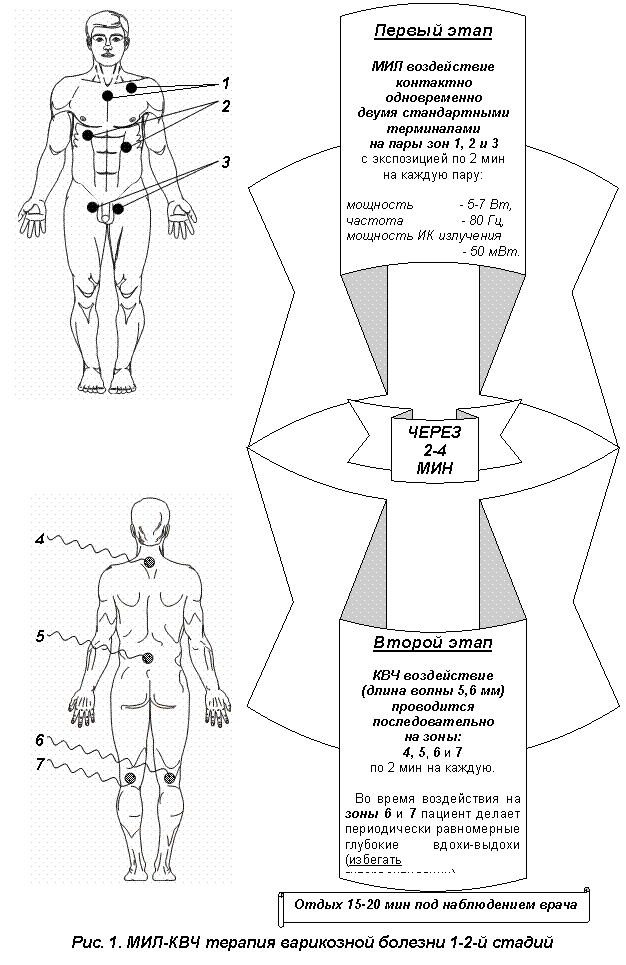
МИЛ-КВЧ терапия варикозной болезни 1-2-й стадий
Процедура проводится в два этапа – МИЛ-воздействие и КВЧ-воздействие. Применяются стандартный терминал и КТ для одновременного воздействия на пары зон и КВЧ-терминал для последовательного воздействия на указанные зоны (рис. 1). Лечение курсами по 12 ежедневных процедур: весной (конец марта-апрель) и осенью (конец сентября-октябрь). Это позволяет значительно замедлить развитие болезни.
МИЛ-КВЧ терапия варикозной болезни 3-5-й стадий, ПТБ
Схема лечения представлена на рис. 2. Оптимальное время проведения курсов: летом (вторая половина июня), осенью (вторая декада ноября) и в середине февраля.
МИЛ-КВЧ терапия трофических язв
Методика лечения приведена на рис. 3. При необходимости МИЛ-КВЧ терапия повторно проводится через 2-3 недели после окончания первого курса лечения. В дальнейшем проводятся профилактические курсы (оптимально – 1 раз в три месяца). После курса МИЛ-КВЧ терапии выявлено увеличение артериального притока в конечности и оттока крови по мышечным и подкожным венозным коллатералям. Уже после 3-5-и процедур нормализуются реологические и коагуляционные показатели.
Наблюдается достоверная положительная динамика клинической картины: уменьшение боли в покое, отечности конечностей (по данным измерений окружности голеней), площади язвенного дефекта, а также улучшение сна, настроения. Положительный терапевтический эффект сохраняется в течение 4-6 мес с момента окончания лечения.
Одним из важнейших этапов реабилитации инвалидов с дефектами нижних конечностей является подготовка культи к протезированию [21]. Хорошо сформированная культя с хорошим мышечным каркасом и здоровыми кожными покровами не вызывает особых проблем при протезировании. Среди заболеваний культей значительное место занимают длительно не заживающие раны и трофические язвы. Длительно не заживающие раны чаще всего локализуются в области послеоперационных ран у больных с сосудистыми заболеваниями, а трофические язвы - преимущественно на сохранившейся конечности, несущей основную нагрузку при стоянии и ходьбе на протезе (в дистальных отделах голени и на стопе).
Применение медикаментозных средств не всегда приносит желаемые результаты и подготовка культи к протезированию затягивается на неопределенно длительное время. С целью сокращения сроков подготовки инвалидов к протезированию при лечении указанных заболеваний применяли низкоинтенсивный гелий-неоновый лазер (длина волны 0,63 мкм, плотность мощности 10-30 мВт/см2). Облучение проводилось по зонам (4-6 участков) с обязательным включением центральной части язвы или раны, пренекротической и здоровой тканей. Проведенное лечение позволило добиться полного заживления длительно не заживающих ран у 80% больных, трофических язв - у 60%. При этом положительный эффект лазеротерапии отмечался уже на 5-8-й день лечения и в большинстве случаев полное заживление наступало через 16-20 дней. Более длительные сроки заживления ран и трофических язв, необходимость повторных курсов МИЛ-КВЧ терапии наблюдались у больных с сосудистой патологией в стадии выраженной ишемии.
Экспериментально показано, что частота следования импульсов ИК лазерного излучения 1500 Гц (0,89 мкм, 4-5 Вт) обусловливает активацию ядерного аппарата клеток, систем ДНК-РНК-белок, ферментативных систем, стимуляцию синтеза макроэргов (АТФ), митотической активности и генетической рекомбинации в ходе деления соматических клеток [22]. Выявлено также, что воздействие импульсного ИК лазерного излучения в малых дозах одновременно с «подсветкой» (при МИЛ воздействии это осуществляется непрерывным ИК излучением светодиодов) способствует поступательному, физиологичному активированию метаболизма клеток [23].
МИЛ-КВЧ терапию инвалидов с целью реабилитации мы проводим по схеме, приведенной на рис. 3. Воздействие на язву проводится одновременно СТ и КТ на два поля с экспозицией 1 мин, частота излучения лазеров 1500 Гц, мощность импульса 5-7 Вт (мощность ИК излучения светодиодов СТ при этом не должна превышать 30 мВт).
При необходимости проводятся повторные курсы.
Заключение
Консервативная терапия является неотъемлемой частью комплекса лечебных мероприятий при ХВН в стадии трофических расстройств. Её основными целями являются купирование или снижение клинических проявлений патологии, заживление трофической язвы, предоперационная подготовка и послеоперационная реабилитация. У части больных оперативное вмешательство, радикально устраняющее причину развития симптомов заболевания, не может быть выполнено, поэтому курсовая консервативная терапия для них - единственный метод лечения. Для пациентов, которым предстоит хирургическое вмешательство на венозной системе с целью коррекции гемодинамических расстройств, консервативное лечение является одним из залогов успеха будущей операции и отсутствия осложнений в послеоперационном периоде.
Приведенные нами схемы МИЛ-КВЧ терапии, влияя на различные акцепторы электромагнитных волн и магнитного поля (белки, мембраны, ферменты), позволяют добиться коррекции нарушений не только на системном, органном, но и на микроциркуляторном уровнях. Эти методики патогенетического лечения существенно улучшают качество и повышают эффективность комплексной терапии ХВН. Красное излучение (длина волны 0,63 – 0,65 мкм) стимулирует антиоксидантные системы организма (показатели концентрации супероксиддисмутазы) к 5-6-му дню с последующим снижением эффекта до 20-го дня. МИЛ воздействие повышает содержание супероксиддисмутазы к 12-й процедуре с продолжающимся нарастанием эффекта еще в течение 2-3-х недель.
Результаты клинических исследований показали, что у 87-91% больных (лечение получали 47 пациентов в возрасте от 45 до 75 лет с ХВН 4-6 стадий по классификации СЕАР) отмечается уменьшение отека на всей конечности, тяжести в ногах, болевого синдрома, зуда, исчезновение судорог. После первого курса лечения размер трофической язвы уменьшается в среднем на 28-53%. При дополнительных мероприятиях, направленных на иммунокоррекцию (лекарственные средства, КВЧ терапия, лазерная рефлексотерапия), и лечении сопутствующей патологии заживление язвы происходило полностью к концу первого курса. Улучшается общее самочувствие, повышается работоспособность.
Комфортность процедур, уменьшение полипрагмазии и дозировок применяемых лечебных средств, уменьшение сроков заживления язв, повышение качества жизни пациентов дают значительный экономический эффект комплексной терапии ХВН в масштабах страны.
Используемая литература
- Истомина И.С. Комплексное лечение хронической венозной недостаточности // Сборник (2) материалов, посвященный 80-летию физиотерапевтической клинической больницы и 70-летию кафедры физиотерапии РМА ПО «Актуальные вопросы физиотерапии и традиционной медицины» / Под общей редакцией к.м.н., доцента В.И. Филатова. – М. – 2005. – С. 39-52.
- Козлов В.И., Буйлин В.А., Самойлов Н.Г. и др. Основы лазерной физио- и рефлексотерапии / Под ред. О.К. Скобелкина. – Самара-Киев: «Здоров’я», 1993. – 216 с.
- Буйлин В.А., Кожухарь А.Ю., Ручкин М.М. Опыт применения магнитных насадок типа ЗМ-50, ММ-50, КМ-2, -3 в магнитолазерной терапии // Труды III Международной конференции. Октябрь 2005 г. «Электромагнитные излучения в биологии. БИО-ЭМИ-2005. – Калуга, 2005. – С. 44-46.
- Халилов М. М. Низкоинтенсивное лазерное излучение в сочетании с магнитным полем в комплексном лечении и профилактике послеоперационных гнойно-воспалительных осложнений // Автореф. дисс… канд. мед. наук. – М. – 1999 г.
- Нардина И.В., Витковский Ю.А., Нардин Д.Б. Результаты применения КВЧ-терапии при хронической венозной недостаточности, осложненной трофическими язвами // Тезисы докладов VI Всероссийского съезда физиотерапевтов. Под редакцией проф. В.В. Кирьяновой – СПб, 2006. - С. 272-273.
- Жуков Б.Н., Храпатый Б.В. Ультразвуковая диагностика в изучении влияния постоянного магнитного поля на гемодинамику нижних конечностей у больных с посттромботической болезнью // Магнитология. Вестник Проблемной комиссии МЗ СССР «Магнитобиология и магнитотерапия в медицине» и медико-биолого-технической Ассоциации магнитологов. – Витебск, 1991. - № 1. – С. 11-13.
- Буйлин В. А., Полонский А. К. , Алексеев Ю. В., Антонова Г. А., Балаков В. Ф., Шеина А. Н., Чернышев И. А. Применение лечебно-диагностических магнито-ИК-лазерных аппаратов «МИЛТА-Ф-8-01» в медицинской практике: пособие для врачей. - М. – 2004 г. - 188 с.
- Балаков В. Ф. Использование лечебно-диагностического аппарата «МИЛТА-Ф-8-01» для биофотометрии в ИК-диапазоне // Лазерная медицина. – М. - 2005. - Т. 9, вып. 2. С. 58-61.
- Антонова Г. А., Балаков В. Ф., Полонский А. К. Лечебно-диагностические возможности магнито-ИК-свето-лазерных аппаратов со встроенными фоторегистраторами // Актуальные вопросы физиотерапии и традиционной медицины. – М. - 2005. - С. 33-39.
- Гилинская Н. Ю., Трунова О. В., Балаков В. Ф. Преимущества применения новой модели аппарата «МИЛТА-Ф-8-01» при лечении и диагностике заболеваний // Физиотерапия и реабилитация. – М. - 2003. - № 4. - С. 43-44.
- Алексеев Ю. В., Пашков Е. П., Нестерова М. В. Биофотометрический метод оценки оптической плотности структур кожи в дерматокосметологии // Экспериментальная и клиническая дерматокосметология. – М. - 2003. - № 2. - С. 28-32.
- Жуков Б.Н., Лысов Н.А., Васильева Е.А. Низкоинтенсивные лазеры в комплексном лечении и реабилитации больных с вазотрофическими расстройствами // Материалы I-й Поволжской научно-практической конференции «Лазеры в медицине и экологии». – Самара-Москва, фирма «Техника», 1998. – С. 98-99.
- Жуков Б.Н., Яровенко Г.В. Иммуномодулирующее действие низкоинтенсивного лазерного излучения у больных хронической венозной недостаточностью нижних конечностей // Материалы I-й Поволжской научно-практической конференции «Лазеры в медицине и экологии». – Самара-Москва, фирма «Техника», 1998. – С. 100.
- Ветохин Д.В., Шимко В.В. Применение низкоинтенсивного лазерного излучения в комплексной терапии острых флеботромбозов // Материалы научно-практической конференции с международным участием, посвященной 20-летию ФГУ «Государственный научный центр лазерной медицины Росздрава», «Современные достижения лазерной медицины и их применение в практическом здравоохранении» 5-6 октября 2006 года, г. Москва / под редакцией проф. А.В. Гейница. – М., 2006. – С. 28.
- Яровенко Г.В., Костяев В.Е. Лимфосцинциграфия – метод диагностики эффективности внутривенного лазерного воздействия у больных посттромбофлебитической болезнью нижних конечностей // Материалы I-й Поволжской научно-практической конференции «Лазеры в медицине и экологии». – Самара-Москва, фирма «Техника», 1998. – С. 101.
- Садов С.В., Романовский А.В., Васютков В.Я. Магнитолазерная терапия венозной патологии в амбулаторных условиях // Перспективные материалы оптоэлектроники. Оптоэлектроника и биомедицина. Сборник научных трудов. / Под ред. Г.П. Фурманова, А.Р. Евстигнеева. – Издательство ЭПП МЗМП РФ, 1999. – С. 180-182.
- Стойко Ю.М., Шайдаков Е.В., Ермаков Н.А. Комплексное лечение хронической венозной недостаточности нижних конечностей в стадии трофических расстройств // Consilium medicum. Болезни вен нижних конечностей. - Том 3. - № 7. – 2001.
- Носкова Н.В., Шимко В.В., Анкудинова Т.И. Лечение трофических язв венозной этиологии в амбулаторных условиях // Материалы Международной Конференции и Научно-практической конференции Северо-Западного региона российской Федерации 21-22 июня 2001 года, I часть. Под редакцией д.м.н., профессора А.В. Гейница, к.м.н. Г.И. Цыгановой. – С-Пб., 2001. – С. 108.
- Богачев В.Ю., Богданец Л.И., Кириенко А.И. и др. Местное лечение венозных трофических язв // Consilium medicum. Болезни нижних конечностей. - Том 3. - № 11. – 2001.
- Брехов Е.И., Буйлин В.А., Москвин С.В.Теория и практика КВЧ-лазерной терапии. – Тверь: ООО «Триада», 2007. – 160 с.
- Ковалько Н.Т., Роман Л.К. Лазеротерапия в протезировании // Материалы VIII Международной научно-практической конференции «Применение лазеров в медицине и биологии» 1-5 апреля 1997 г. – г. Харьков, 1997 г. – С. 64-65.
- Балакина Е.Е., Чернова Г.В. Генетическая эффективность инфракрасного лазерного излучения в зависимости от параметров воздействия // Электромагнитные излучения в биологии. Труды III международной конференции. Калуга. Россия. 5-7 октября 2005 г. – Калуга, 2005. – С. 24-31.
- Горбачева Е.С., Чернова Г.В., Каплан М.В. Оценка влияния низкоинтенсивного импульсного лазерного излучения и светового режима на организм DROSOPHILA MELANOGASTER // Электромагнитные излучения в биологии. Труды III международной конференции. Калуга. Россия. 5-7 октября 2005 г. – Калуга, 2005. – С. 101-107.
Буйлин В.А., Гулиев С.Г., Чегин В.М., 2007
ФГУ «Учебно-научный медицинский центр» Управления делами Президента РФ
Кафедра хирургии